Probiotika bei Helicobacter-Infektion: Neuer Therapieansatz mit Milchsäure-Bakterien

Bislang wird der Magenkeim Helicobacter pylori, Erreger von Sodbrennen und Gastritis, mit Antibiotika behandelt. Da diese das Mikrobiom schädigen, sollten Probiotika ein Teil der Therapie sein: Sie sind gut für die Darmflora und erhöhen die Erfolgsquote und Verträglichkeit. Neue Möglichkeiten verspricht dabei ein Milchsäure-Bakterium, das H. pylori bekämpft, ohne nützliche Mikroorganismen im Darm zu zerstören.
Inhaltsverzeichnis
- Was ist Helicobacter pylori?
- Eradikation – die klassische Behandlung der Helicobacter-Infektion mit Antibiotika
- Milchsäure-Bakterien statt Arzneimittel. Werden Antibiotika überflüssig?
- Für ein gesundes Mikrobiom: Antibiotika-Therapie immer mit Probiotika!
- Darmsanierung all inclusive: Darmreinigung und Aufbau eines vitalen Mikrobioms
Was ist Helicobacter pylori?
Leichte Übelkeit, Aufstoßen oder Drücken in der Magengegend sind kein Grund zur Beunruhigung. Dauern die Beschwerden an, kann sich dahinter der Magenkeim Helicobacter pylori (H. pylori) verbergen. Die weltweit verbreitete Bakterienart wird von Mensch zu Mensch übertragen. Wahrscheinlich findet sich der Erreger bei 30 bis 50 Prozent aller Erdbewohner.
H. pylori besitzt effektive Strategien, um sich vor der Magensäure zu schützen und im sauren Milieu des Magens zu überleben. Dazu setzt sich das Bakterium in der Magenschleimhaut fest und nutzt den Säureschutzfilm für eigene Interessen. Durch eine überdurchschnittliche Vermehrung ist die akute Entzündung der Magenschleimhaut (Gastritis) möglich. Sie tritt bei etwa jedem zehnten Betroffenen auf und äußert sich durch Blähungen, Durchfall, Fieber, Mundgeruch, Oberbauchschmerzen und Völlegefühl.
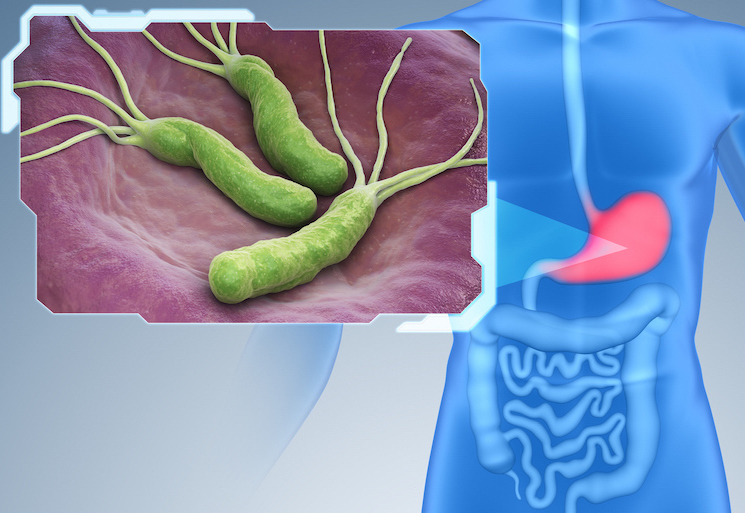
Der Magenkeim ist ein Erreger von Sodbrennen und Gastritis
Eine Helicobacter-Besiedlung kann zu einer chronischen Gastritis führen, auch bei Fehlen jeglicher Symptome. Diese verstärkt die Bildung der Magensäure und schädigt die Schleimhaut weiter. Als häufigste Folge entwickeln sich Sodbrennen sowie Geschwüre des Magens oder Zwölffingerdarms. Ferner sind Blutungen möglich, im schlimmsten Fall ein Magen- oder Darmdurchbruch, in sehr seltenen Fällen auch Magenkrebs.
H. pylori führt nicht zwangsläufig zu Beschwerden. Für die meisten Menschen ist Helicobacter harmlos. Vermutlich sorgen erst bestimmte individuelle Faktoren wie Stress oder psychische Belastungen dafür, dass sich das Bakterium schubweise vermehrt und die Magenfunktion stört. Infektionen, die keine Probleme machen, müssen nicht zwingend behandelt werden.
Eradikation – die klassische Behandlung der Helicobacter-Infektion mit Antibiotika
Helicobacter-Bakterien lassen sich auf verschiedene Arten nachweisen. Gewöhnlich erfolgt der Nachweis durch eine Magenspiegelung, bei der Gewebeproben der Magenschleimhaut entnommen und im Labor untersucht werden. Die Bestätigung gelingt auch mit einem Atemtest, einer Stuhlanalyse oder einer Blutuntersuchung.
Werden im Rahmen dieser Untersuchungen größere Ansiedlungen des Erregers entdeckt, empfiehlt die aktuelle S2k-Leitlinie die Eradikation (Ausrottung, Beseitigung) durch eine Kombinationstherapie mit einem Säureblocker und zwei oder drei Antibiotika (Amoxicillin, Clarithromycin, Metronidazol) über mindestens sieben Tage. Die Gabe mehrerer Antibiotika ist kritisch, da sie mit gravierenden Nachteilen verbunden ist.
Nachteile der Eradikation mit Antibiotika:
- Antibiotika vernichten nicht nur die schädlichen Magenkeime, sondern auch nützliche Darmbakterien. Darunter leiden das Mikrobiom und Immunsystem.
- Die Therapie kann mit (starken) Nebenwirkungen einhergehen, manche Menschen brechen die Behandlung deshalb vorzeitig ab.
- H. pylori sind zunehmend resistent gegen Antibiotika. Geschätzt ein Drittel der Helicobacter-Arten kann medikamentös nicht mehr beseitigt werden.
- Nach Behandlungsende lassen sich in 10 bis 40 Prozent aller Fälle noch Erreger nachweisen. Diese können sich unter Umständen schnell wieder vermehren.
Aufgrund dessen wurde nach natürlichen Möglichkeiten zur Reduktion von Helicobacter-Populationen im Magen geforscht, die den Einsatz von Antibiotika überflüssig machen. Gefunden wurden bestimmte probiotische Bakterienstämme, die den Magenkeim gezielt bekämpfen und zur Behebung der Magenbeschwerden beitragen.
Milchsäure-Bakterien statt Arzneimittel. Werden Antibiotika überflüssig?
In einer klinischen Studie (2014) testete das Biotechnologie-Unternehmen Organobalance rund 700 Milchsäure-Bakterienstämme auf die Wirksamkeit gegen Helicobacter pylori. Acht zeigten eine Reaktion auf den Magenkeim. Die stärksten Bindungseigenschaften wies der Stamm Lactobacillus reuteri DSM17648 auf. Er haftet sich so an das Magenbakterium, dass dieses seine Beweglichkeit verliert und nicht mehr in die Magenschleimhaut eindringen kann. Schon nach 14 Tagen führte die tägliche Einnahme des Bakterienstamms bei Helicobacter-infizierten Probanden zu einem signifikanten Rückgang des Erregers. Ohne – wie Antibiotika – die natürliche Darmflora zu schädigen.
DSM17648 spürt H. pylori zielsicher auf und bindet sich an den Keim
Mittlerweile ist der Bakterienstamm Lactobacillus reuteri DSM17648 – zusammen mit den Inhaltsstoffen Zink und Vitamin B12 – unter dem Namen Pylopass in verschiedenen Ländern als Nahrungsergänzung erhältlich. Dank dem probiotischen Präparat können Patienten selbst entscheiden, ob sie dem Magenkeim durch Milchsäurebakterien oder Antibiotika beikommen möchten.
Besonders erfolgversprechend scheint die Einnahme natürlicher und synthetischer Mittel. In einer weiteren Studie mit Lactobacillus reuteri zeigte sich 2015, dass die Kombination des Spezialprobiotikums mit Antibiotika die Helicobacter-Zahl, Symptome einer entzündeten Magenschleimhaut und Nebenwirkungen deutlich reduziert als die jeweilige alleinige Verabreichung.
| Substanz | Wirkung |
|---|---|
| Lactobacillus reuteri | Das Milchsäurebakterium bindet sich auf hochspezifische Weise an die Oberflächenstrukturen von H. pylori und bildet mit dem Keim eine Einheit, die über den Magen-Darm-Trakt abtransportiert und ausgeschieden wird. So wird die Wiederansiedelung von H. pylori verhindert und die Keimdichte reduziert. Zink und Vitamin B12 fördern den Heilungsprozess und die Funktionsfähigkeit des Magens. |
| Antibiotika | Zur Behandlung von H. pylori-assoziierten Erkrankungen ist eine vollständige Keimbeseitigung erforderlich. Da keine Belege vorliegen, dass Lactobacillus reuteri die Magenkeime konsequent ausrotten, sollte nicht auf eine antibiotische Therapie verzichtet werden. Um die Eradikationsrate zu steigern und die Verträglichkeit zu verbessern, empfiehlt sich die unterstützende Probiotika-Gabe. |
Supplemente mit Lactobacillus reuteri eignen sich ausschließlich zur Behandlung einer Infektion mit Helicobacter pylori. Sie können prophylaktisch und langfristig eingenommen werden, beispielsweise in stressreichen Lebensphasen, um spezifische Magenbeschwerden zu verhindern. Zum Erhalt oder Aufbau der Darmflora ist Pylopass ungeeignet. Hierfür benötigen Sie probiotische Präparate mit lebenden Bakterienstämmen. Sie empfehlen sich, um das Mikrobiom vor der Zerstörung durch Antibiotika während der Eradikationstherapie zu schützen.
Kurz: Bei Helicobacter-Infektionen kann auf die Antibiotika-Gabe nicht verzichtet werden. Allerdings sollten Probiotika immer Teil der Therapie sein.
Für ein gesundes Mikrobiom: Antibiotika-Therapie immer mit Probiotika!
Bei bakteriell bedingten Beschwerden helfen Antibiotika oft sehr schnell: Die Arzneimittel töten die krankheitsverursachenden Bakterien ab. Allerdings auch nützliche Darmbakterien. Die Gemeinschaft der Mikroorganismen im Verdauungstrakt nennt man Mikrobiom. Gewöhnlich bildet es ein gesundes Gleichgewicht aus „guten“ und „bösen“ Mitbewohnern. Dieses hat neben nährenden, stoffwechselanregenden und schützenden vor allem immunologische Funktionen, da es die Ansiedlung schädlicher Keime verhindert. Für ein vitales Immunsystem ist demnach ein ausgewogenes Mikrobiom essentiell.
Dezimieren Antibiotika die „Nützlinge“, fehlen dem Netzwerk wichtige Sicherheitsexperten. Automatisch wird die Immunabwehr geschwächt, Bakterien, Parasiten, Pilze, Viren und andere schädigende Substanzen können leichter in die Darmschleimhaut eindringen und in den Blutkreislauf gelangen. Dies begünstigt die Entwicklung zahlreicher Beschwerden und ebnet den Weg für chronische Krankheiten. Es dauert Monate, bis sich das Mikrobiom nach der Antibiose vollständig regeneriert hat.
Zum Schutz der Darmflora sind daher während und nach der Antibiose probiotische Präparate mit lebenden Bakterienstämmen elementar. Gerade bei Helicobacter-Infektionen setzen sich Probiotika perfekt in Szene: Erstens verbessern sie die Erfolgsrate der Eradikation, zweitens mildern sie deren Nebenwirkungen, indem sie das Mikrobiom mit „Nützlingen“ füttern und so zum Erhalt eines natürlichen Bakteriengleichgewichts beitragen.
Zusammenfassend: Durch Probiotika wird bei der Antibiose eine maximale Erfolgsquote bei optimaler Verträglichkeit erreicht.
Nicht allein nach Antibiotika-Therapien sind Probiotika willkommen: Probiotische Bakterien fördern bei Blähungen, Durchfall und Verstopfungen gesunde Verdauungsprozesse.
Darmsanierung all inclusive: Darmreinigung und Aufbau eines vitalen Mikrobioms
In manchen Fällen ist die Darmflora durch Fehlernährung, Bewegungsmangel, Krankheiten oder Stress so vorgeschädigt, dass Probiotika zur Regeneration des Mikrobioms nach einer Antibiotikakur nicht genügen. Damit die Ansiedelung nützlicher Darmbakterien gelingt, muss der Darm zuvor umfassend gereinigt werden: Die therapeutische Darmreinigung basiert auf Detox-Präparaten zum Entschlacken, Entsäuern und Entgiften. Mit diesen werden unverdaute Partikel, verhärteter Kot, überschüssige Säuren und Schadstoffe gelöst und ausgeschwemmt. Dadurch verlieren schädliche Mikroorganismen wie Candida albicans und andere Parasiten ihre Lebensgrundlage.
Das Wellnest Darm Vitalkur Paket (40 Tage)
Im Zuge der Entlastung verbessert sich die Peristaltik, so dass der Nahrungsbrei zukünftig reibungsloser durch die Darmpassage gleitet und weniger Gärungsprozesse entstehen. Die pH-Wert-Situation im Darm beginnt sich zu normalisieren. Weiterhin erholt sich die empfindliche Darmschleimhaut und nimmt Nährstoffe wieder besser auf. Damit stehen dem Immunsystem mehr Kapazitäten zur Verfügung. Im Anschluss an die Darmreinigung erfolgt mithilfe von Milchsäurebakterien und Ballaststoffen die Regeneration des Mikrobioms. Zur Darmsanierung ist das Wellnest Darm Vitalkur Paket ideal. Es basiert auf drei Komponenten.
1. Darmreinigung: Für die Ausleitung von Pilzen, Erregern und Schadstoffen ist ClarkIntest Konzentrat nach Hulda Clark optimal. Die pflanzliche Parasitenkur eliminiert sanft und verträglich lästige Darmbewohner. Parallel übernehmen Chlorella-Algen die Entgiftung. Sterben die Darmparasiten ab, geben sie toxische Stoffwechselprodukte und Giftstoffe ab. Chlorellas verschmelzen mit den parasitären Ausscheidungen und vorhandenen Schadstoffen zu stabilen Einheiten, die über die Verdauung ausgeschieden werden. Ferner absorbieren die Algen alte Schleimschichten und Kotablagerungen, die den Parasiten als Versteck dienen. So wird eine zukünftige Parasitenbesiedelung verhindert.
2. Entsäuerung und Mineralisierung: Durch die Zufuhr basischer Mineralien verbessert Osiba Basenkolloid den pH-Wert im Darm. Es entsteht ein natürliches, der gesunden Darmflora förderliches Milieu.
3. Regeneration Mikrobiom: Dank Wellnest Bifidus Probiotika kommt die Darmflora wieder ins Gleichgewicht. Die enthaltenen Bifidobakterien besiedeln den Darmtrakt, fördern die Verdauung, unterstützen die Nahrungsverwertung und gewährleisten so, dass der Darm seinen wichtigen Entgiftungsaufgaben nachkommen kann. Zusätzlich verbessern Ballaststoffe die Verdauungsfunktion.
Wenn Blähungen, Durchfall oder Verstopfung zum Alltag gehören, sollten Sie den Verdauungsproblemen mit einer Darmreinigung begegnen.
Die Entgiftung und Regeneration des Darms unterstützen
Über das Vitalkurpaket hinaus können Sie die Darmreinigung durch Hausmittel wie Glaubersalz, Rizinusöl und Sauerkrautsaft fördern. Auch klassische Quellstoffe wie Flohsamen, Leinsamen, Heilerde und das Vulkanmineral Zeolith haben sich bewährt. Bei hartnäckigen Verstopfungen bringt Magnesiumoxid als natürliches Abführmittel den trägen Darm in Schwung. Antibakterielle, antimykotische (wirksam gegen Pilze), antiparasitäre und wurmtreibende Eigenschaften hat die Schwarzwalnuss . Sie reinigt den Darm nicht nur von Schmarotzern und Schädlingen, sondern fördert auch die Verdauung. Viele lebens- und vermehrungsfähige Mikroorganismen, die zum Aufbau eines ausgeglichenen Mikrobioms benötigt werden, enthalten OptiBac Probiotische Bakterien und Acidophilus + Haferkleie .
-
© Titelbild: AaronAmat – istockphoto.com